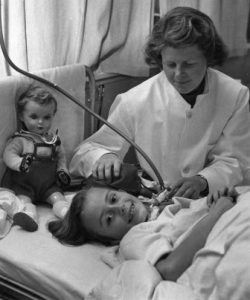
Jeseni leta 1952 je bil oddelek 19 bolnišnice za nalezljive bolezni Blegdams v Københavnu natrpan do zadnjega kotička. Na 70 posteljah so ležali hudo bolni otroci, ki jih je napadel virus otroške paralize. Na vratu so imeli v sapnik kirurško vstavljeno cevko, ki je bila na drugi strani povezana z gumijastim balonom ter izmenjevalnikom zraka, povezanim z jeklenko s kisikom. Ob vsaki postelji je sedel študent medicine, ki je vsakih nekaj sekund stisnil balon. Tako je otroku v pljuča potisnil zrak, bogat s kisikom, in ga ohranjal pri življenju, saj večina otrok sama ni bila sposobna dihati.
Logistika dolgotrajnega ročnega predihovanja z balonom
Študentje so se menjavali na šest ali osem ur, kar je pomenilo, da je štirikrat oziroma trikrat na dan v bolnišnico prispela nova skupina mladih fantov in deklet, ki je nato neprekinjeno sedela ob otrocih in jih vzdrževala pri življenju. Pri osemurnem turnusu so imeli vsako uro desetminutni odmor, na sredini pa daljšega polurnega, da so lahko odšli na kosilo. Sicer so ves čas stiskali balon in predvsem mlajšim otrokom brali pravljice in jih poskušali nekako zamotiti.
Takšen režim intenzivnega zdravljenja je v bolnišnici trajal več kot pol leta. Veliko mladih prostovoljcev in prostovoljk je po nekaj tednih napornega in odgovornega dela omagalo, ker so bili telesno in čustveno izčrpani, a splošna morala menda ni bila slaba, saj je vsak poskušal pomagati po svojih najboljših močeh. Posameznemu otroku so dodelili štiri ali pet študentov, ki se praviloma niso menjavali, kajti vsak dan isti obrazi so bili za otroke bistveno manj stresni.
Seveda študenti, ki so večinoma obiskovali drugi letnik medicinske fakultete in so bili tako praviloma mlajši od 20 let, z bolniki niso bili sami, po oddelku so ves čas krožili tudi zdravniki in sestre, ki so pomagali, kjer so nastali zapleti, hkrati pa je bilo treba skrbeti tudi za opremo. Poleg cevke za dovod kisika je imel vsak otrok še poseben lovilec za ogljikov dioksid, ki ga je bilo treba redno menjavati.
Med epidemijo otroške paralize je v okviru intenzivnega zdravljenja v bolnišnici Blegdams sodelovalo približno 1500 prostovoljcev in s požrtvovalnim delom so dosegli, da se je smrtnost med najhuje prizadetimi otroki zmanjšala z 90 na 25 odstotkov. Z opravljenimi 165 tisoč urami dela so gotove smrti rešili več kot sto otrok, ki brez zunanjega dihanja nedvomno ne bi preživeli.
Železna pljuča se niso obnesla
Epidemija otroške paralize leta 1952 na Danskem je zelo pomemben mejnik v zgodovini medicine, saj je metoda pomožnega dihanja skozi cevko prav takrat postala ena izmed najpomembnejših oblik pomoči hudo bolnim na intenzivnih oddelkih bolnišnic. Pred tem so pomoč pri dihanju s kirurško vstavljenimi cevkami uporabljali samo med nekaterimi operacijami, pa še to zelo poredko.
Že leta 1931 je Američan Philip Drinker za pomoč pri dihanju ustvaril »železna pljuča«; delovala so po načelu ustvarjanja podtlaka, ki je prsi ritmično potegnil navzgor in tako omogočil dotok svežega zraka v pljuča. Na ta način je pri življenju ohranjal paciente, ki jim je virus ohromil prsne mišice, toliko časa, da so se te regenerirale. Vendar je bilo z železnimi pljuči zelo veliko težav, precejšen izziv je bilo tudi ohranjanje odprtih dihalnih poti.
Septembra 1951 so na Univerzi v Københavnu gostili mednarodno konferenco o otroški paralizi, ki je potekala v zelo optimističnem razpoloženju. Na njej sta med drugimi sodelovala tudi Jonas Salk in Albert Sabin, odkritelja cepiva proti tej zelo hudi bolezni, ki je bilo takrat tik pred tem, da preide v splošno uporabo. A kot vse kaže, je bil eden v množici zdravnikov, ki so se udeležili simpozija, tihi prenašalec virusa, saj je bila prav konferenca skoraj zagotovo vir strašne epidemije te hude virusne bolezni, ki je mesto prizadela leto pozneje.
V Københavnu so bili na epidemijo otroške paralize slabo pripravljeni, bolnišnica Blegdams je imela zgolj ena prava železna pljuča in šest manjših podobnih naprav. A ker so prejšnja leta na leto obravnavali približno deset primerov, ki jim je bilo treba zagotoviti takšno zdravljenje, več naprav niti niso potrebovali. Smrtnost je bila v teh primerih kljub zdravljenju z železnimi pljuči še vedno visoka, tj. 80-odstotna. V prvih treh tednih epidemije je 27 pacientov od 31, ki jim je paraliza otežila dihanje, umrlo, 19 jih je preminilo vsega tri dni po prihodu v bolnišnico.
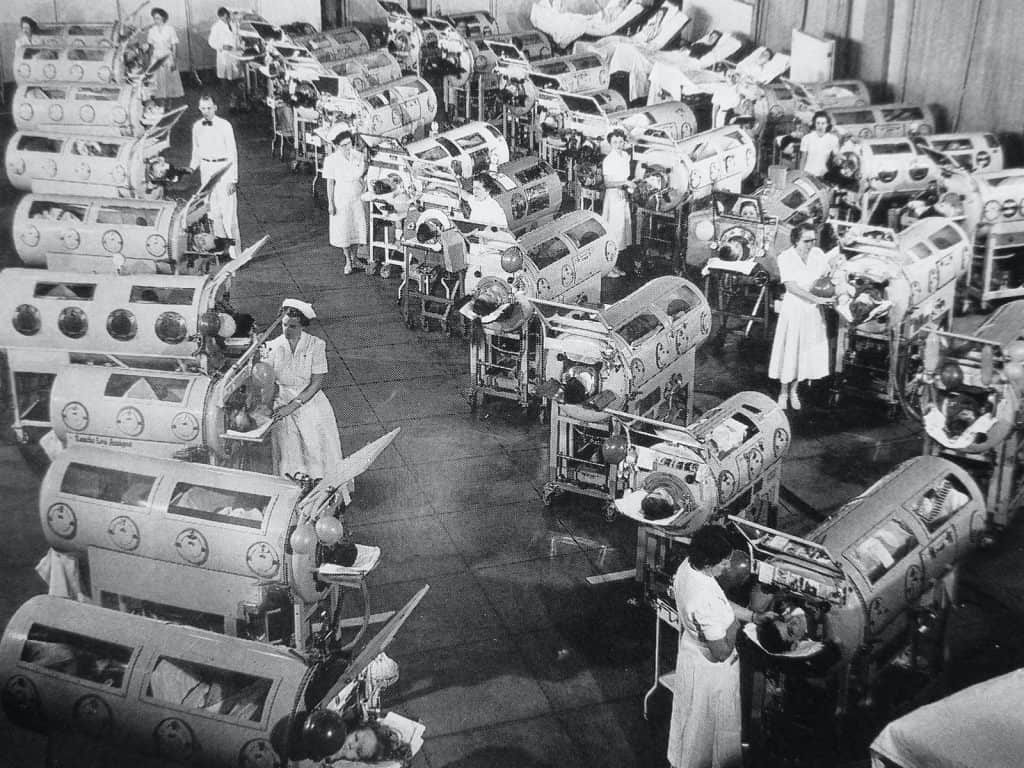
Izredne razmere privedejo do revolucije v razumevanju poteka bolezni
Avgusta 1952 je bila epidemija že tako huda, da so na dan sprejemali od 30 do 50 novih pacientov, od katerih jih je bilo v povprečju od šest do 12 res hudo bolnih. Do konca leta so skupaj hospitaliziral kar 2722 obolelih za otroško paralizo, med temi jih je bila slaba polovica dejansko vsaj delno ohromljenih, 349 pa jih je imelo tudi paralizo dihalnih mišic. Osebje bolnišnice se je tako znašlo v položaju, ki ga zgolj z nabavo novih železnih pljuč nikakor ne bi mogli rešiti. Nujno so potrebovali nove zamisli, kaj bi še lahko storili.
Eden izmed zdravnikov je zato predlagal, naj se o oteženem dihanju pri pacientih, ki jim je virus omrtvičil prsni koš, posvetujejo še z anesteziologi. Ti so imeli takrat že nekaj izkušenj z vzdrževanjem dihanja pri pacientih med zahtevnimi operacijami.
Dr. Henry Cai Alexander Lassen, strokovni vodja bolnišnice Blegdams, je bil glede predloga kolega sprva v dvomih, saj zaradi najrazličnejših predsodkov v anesteziologih ni videl pravih zdravnikov, ampak bolj neke vrste tehnike, ki le skrbijo za ustrezne odmerke anestetikov, vendar je v pomanjkanju boljših zamisli popustil.

Na posvet so tako v soboto, 25. avgusta, poklicali anesteziologa dr. Bjørna Ibsena in po temeljitem premisleku je predlagal rešitev, ki ni pomenila le bistvenega napredka pri zdravljenju hudih oblik otroške paralize, ampak danes velja za eno izmed ključnih revolucionarnih sprememb v metodah intenzivnega zdravljenja v 20. stoletju. Da je dr. Ibsen prodrl s svojim revolucionarnim predlogom, je moral spremeniti pogled na nekatere temeljne doktrine takratne medicinske stroke o vzroku smrti pri otroški paralizi.
V zadnjem stadiju bolezni se je bolnikom praviloma zvišal krvni tlak, dobili so vročino in kmalu zatem je sledila smrt. Simptome so si razlagali kot napredovanje bolezni, saj naj bi virus v končnem stadiju bolezni napadel nekatera ključna možganska središča za nadzor osnovnih telesnih funkcij. A dr. Ibsen se s to splošno sprejeto teorijo ni strinjal.
Po natančni seznanitvi s stanjem bolnikov v različnih stadijih bolezni je postavil hipotezo, da neposredni vzrok smrti večinoma ni napredovanje virusne okužbe, ampak slaba preskrba tkiv s kisikom, ki je posledica oteženega dihanja. Predlagal je radikalno rešitev: pacientom naj v sapnik kirurško vstavijo cevko in jih nato z balonom ročno predihavajo in ohranjajo pri življenju, dokler se mišice prsnega koša toliko ne regenerirajo, da bolnik lahko spet samostojno zadiha.
Uspešen eksperiment prepriča dvomljivce
Strokovni vodja bolnišnice je bil do predloga nezaupljiv, a je v poskus vseeno privolil. Ibsen je za preskušanje nove metode v ponedeljek, 27. avgusta 1952, izbral zelo bolno 12-letno deklico Vivi, ki so jo na zdravljenje sprejeli prejšnji dan. Zaradi napredovanja bolezni je imela ohromljene vse štiri ude, zelo težko je dihala, imela je pomodrelo potno kožo in telesno temperaturo 40 stopinj Celzija. Ibsen je kirurgu naročil, naj ji v sapnik v lokalni anesteziji vstavi cevko, na katero so nato namestili gumijasti balon.
Ko je dr. Ibsen pričel stiskati balon in tako na silo dovajati zrak v dekličina pljuča, sprva ni kazalo dobro. Videti je bilo, da bo deklica vsak hip umrla, zdravniki, ki so samo opazovali dogajanje, pa so začeli potihoma odhajati iz sobe. Nato pa je dr. Ibsen deklici vbrizgal zdravilo, ki je med drugim omrtvilo njene lastne poskuse dihanja, tako da ji je bilo sedaj mogoče povsem brez težav z balonom po cevki dovajati zrak v pljuča. Po tej intervenciji sta se dekličina temperatura in krvni tlak postopoma povrnila na normalno raven, koža pa je pridobila normalno barvo. Vivi E. je tako postala prva pacientka, ki so ji življenje med epidemijo otroške paralize rešili z novo metodo, ta pa je še danes temelj intenzivne nege hudo bolnih.
Dr. Ibsen je, da bi prepričal dvomljivce, pacientko nato za kratek čas priklopil na klasična železna pljuča, a je bilo vsem prisotnim takoj jasno, da aparat preprosto ne deluje dovolj dobro in zgolj z ustvarjanjem podtlaka, ki dvigne prsni koš, ne dovede v organizem dovolj kisika. Dr. Ibsen je tako pokazal, da je za učinkovito umetno dihanje potrebno v sapnik vstaviti cev, omrtviti lastno dihanje in dovajati zrak s stiskanjem balona.
Ko je postalo jasno, kako lahko razmeroma preprosto rešijo življenje številnim otrokom, ki so oboleli med epidemijo, je bolnišnica začela množično rekrutirati študente in študentke medicine in kasneje tudi stomatologije, da so sodelovali pri zdravljenju. Neposredna posledica novega revolucionarnega lotevanja zdravljenja te hude bolezni je bila, da se je smrtnost pri hudo obolelih z otroško paralizo v bolnišnici Blegdams, ki so zaradi ohromitve dihalnih mišic potrebovali zdravljenje s kisikom, z 92 odstotkov zmanjšala na 25 odstotkov.
Novica o novi metodi pri oskrbi hudo bolnih s kisikom, se je začela hitro širiti po svetu. Dansko bolnišnico je kmalu obiskal nevrolog iz Oxforda, dr. Ritchie Russell, ki je napisal klasično monografijo z napotki za zdravljenje otroške paralize. Sam je novo metodo v svoji bolnišnici prvič preizkusil na 16-letni šolarki, ki ni obolela za otroško paralizo, ampak je imela tako hudo vnetje živčevja, da je lahko premikala le še oči. V nasprotju s takratno medicinsko doktrino je kirurgu naročil, naj ji v sapnik vstavi cevko in začne umetno dovajati zrak. Po nekaj tednih se je vnetje umirilo, moči so se ji povrnile in sčasoma je ozdravela. Kasneje je postala medicinska sestra in rodila štiri otroke.
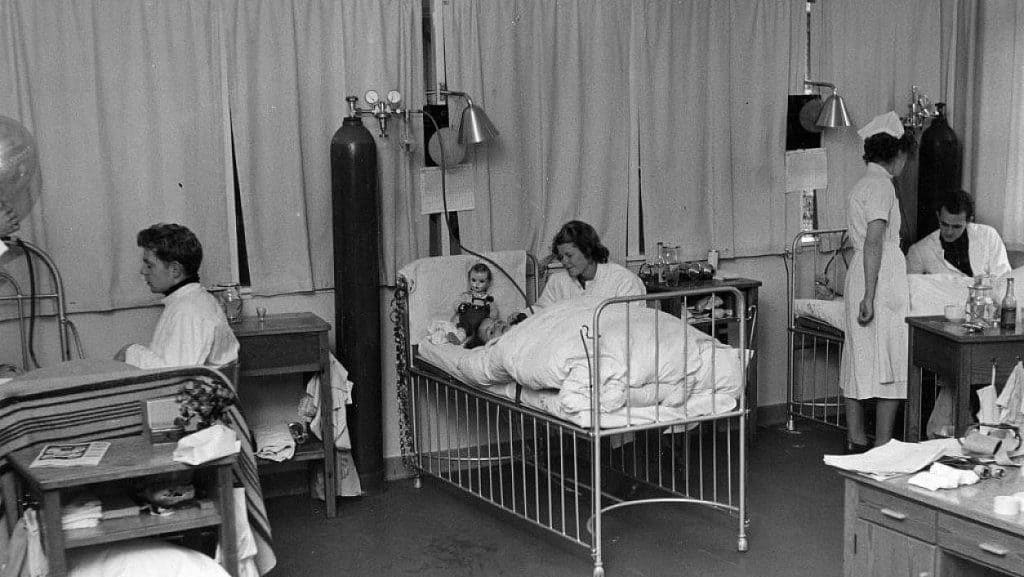
Živčni strup rešuje življenja
Pomembna podrobnost pri postopku, ki ga je dr. Ibsen iz operacijskih dvoran prenesel na oddelke za intenzivno nego, je bila hkratna uporaba učinkovine kurare, ki povzroča ohromitev dihalnih mišic in je omogočila, da se bolnikovo telo ni več upiralo umetnemu predihavanju.
Kurare je sicer živčni strup, ki so ga pri lovu uporabljali južnoameriški Indijanci. V medicinske namene so ga prvič uporabili med operacijo leta 1942 v Montrealu, nekaj let kasneje pa je liverpoolski anesteziolog ugotovil, da lahko s hkratno dodatno uporabo živčnega strupa občutno zmanjša odmerek anestetika med operacijo.
Žal se ta metoda umetnega dihanja po cevki ni hitro razširila tudi na lajšanje simptomov in pomoč pri zdravljenju drugih hudih bolezni. Predvsem bi zelo koristila pacientom po težkih operacijah, a so bili kirurgi sprva do te metode zelo zadržani. Skrbelo jih je, da bi bilo zaradi pacientove navidezne nemoči po operaciji videti, kot da svojega dela niso dobro opravili, zato nad vstavljanjem cevk v sapnik niso bili navdušeni. A že v nekaj letih je postalo jasno, da so prav posledice pomanjkljive preskrbe organov s kisikom zaradi oteženega dihanja pomemben vzrok pooperativnih zapletov.
Anesteziolog dr. Bjørn Ibsen je leta 1953 v Københavnu vzpostavil prvi stalni moderni oddelek za intenzivno nego na svetu. V njem so se zdravili vsi pacienti, ki so potrebovali takšno zdravljenje. Prav naprava, ki pacientu dovaja kisik v pljuča, velja še danes za enega izmed ključnih aparatov na oddelkih za intenzivno terapijo, saj omogoča hudo bolnim pacientom preživetje v najkritičnejših trenutkih, ko se njihovo telo bori za preživetje in poskuša ponovno vzpostaviti normalno opravljanje vseh svojih funkcij. Pomen kisika v človeški fiziologiji je znan že vsaj 200 let, a njegova pomembna vloga pri ohranjanju življenja kritično bolnih se je nedvoumno pokazala šele med epidemijo otroške paralize leta 1952 v Københavnu.
Danes je otroška paraliza endemična samo še v Pakistanu, Afganistanu in Nigeriji. Drugod so jo s sistematičnim cepljenjem uspešno iztrebili, v omenjenih treh državah pa so nekatere islamske verske skupine zdravstveno osebje, ki je izvajalo cepljenje, razglasile za sovražnike in izvedle tudi nekaj pokolov. Vakcinacija naj bi po njihovem mnenju nasprotovala zakonom islama, cepljenje pa naj bi bilo del specialne vojne, ki naj bi med drugim povzročala tudi neplodnost pri deklicah.